ПОВЕРХНОСТНЫЕ МЫШЦЫ СПИНЫ
Поверхностные мышцы спины прикрепляются к скелету плечевого пояса и к плечевой кости и располагаются в два слоя (рис. 116, 117). Первый слой составляют трапециевидная мышц а и широчайшая мышца спины, второй - большая и малая ромбовидные мышцы и мышца, поднимающая лопатку.
Трапециевидная мышца, т. trapezius , плоская, треугольной формы, широким основанием обращена к задней срединной линии, занимает верхнюю часть спины и заднюю область шеи. Начинается короткими сухожильными пучками от наружного затылочного выступа, медиальной трети верхней выйной линии затылочной кости, от выйной связки, остистых отростков VII шейного позвонка и всех грудных позвонков и от надостистой связки. От мест начала пучки мышцы направляются, заметно конвергируя, в латеральном направлении и прикрепляются к костям плечевого пояса. Верхние пучк"и мышцы проходят вниз и латерально, заканчиваются на задней поверхности наружной трети ключицы. Средние пучки ориентированы горизонтально, проходят от остистых отростков позвонков кнаружи и прикрепляются к акромиону и лопаточной ости. Нижние пучки мышцы следуют вверх и латерально, переходят в сухожильную пластинку, которая прикрепляется к лопаточной ости. Сухожильное начало трапециевидной мышцы больше выражено на уровне нижней границы шеи, где мышца имеет наибольшую ширину. На уровне остистого отростка VII шейного позвонка мышцы обеих сторон формируют хорошо выраженную сухожильную площадку, которая обнаруживается в виде вдавления у живого
человека.
Трапециевидная мышца на всем протяжении располагается поверхностно, ее верхний латеральный край образует заднюю сторону бокового треугольника шеи. Нижний латеральный край трапециевидной мышцы пересекает широчайшую мышцу спины и медиальный край лопатки снаружи, образуя медиальную границу так называемого аускультационного треугольника. Нижняя граница последнего проходит по верхнему краю широчайшей мышцы спины, а латеральная - по нижнему краю большой ромбовидной мышцы (размеры треугольника увеличиваются при согнутой вперед в плечевом суставе руке, когда лопатка смещается латерально и кпереди).
Функция: одновременное сокращение всех частей трапециевидной мышцы при фиксированном позвоночнике приближает лопатку к позвоночнику; верхние пучки мышцы поднимают лопатку; верхние и нижние пучки при одновременном сокращу нии,. образуя пару сил, вращают лопатку вокруг сагиттальной оси: нижний угол лопатки смещается вперед и в латеральном направлении, а латеральный угол - кверху и медиально. При укрепленной лопатке и сокращении с двух сторон мышца разгибает шейный отдел позвоночника и наклоняет голову назад; при одностороннем сокращении - незначительно поворачивает лицо в противоположную сторону.
Иннервация: п. accessorius, plexus cervicalis (C m - C,v)-
Кровоснабжение: a. transversa cervicis, a. occipitalis, a. suprascapularis, aa. intercostales posteriores.
Широчайшая мышца спины, т. latissimus dorsi , плоская, треугольной формы, занимает нижнюю половину спины на соответствующей стороне.
Мышца лежит поверхностно, за исключением верхнего края, который скрыт под нижней частью трапециевидной мышцы. Внизу латеральный край широчайшей мышцы спины образует медиальную сторону поясничного треугольника (латеральную сторону этого треугольника образует край наружной косой мышцы живота, нижнюю - подвздошный гребень, см. рис. 117). Начинается апоневрозом от остистых отростков нижних шести грудных и всех поясничных позвонков (вместе с поверхностной пластинкой пояснично-грудной фасции), от подвздошного гребня и срединного крестцового гребня. Пучки мышцы следуют кверху и латерально, конвергируя в направлении нижней границы подмышечной ямки. Вверху к мышце присоединяются мышечные пучки, которые начинаются от нижних трех - четырех ребер (они заходят между зубцами наружной косой мышцы живота) и ° т нижнего угла лопатки. Прикрывая своими нижними пучками ижний угол лопатки сзади, широчайшая мышца спины резко уКивается, спиралевидно огибает большую круглую мышцу, заднего края подмышечной ямки переходит в плоское толстое пле° ЖИЛ " Ие " кот0 Р ое прикрепляется к гребню малого бугорка плечевой кости. Вблизи места прикрепления мышца прикрывает сзади сосуды и нервы, расположенные в подмышечной ямке. От большой круглой мышцы отделяется синовиальной сумкой.
Функция: приводит руку к туловищу и поворачивает ее внутрь (пронация), разгибает плечо; поднятую руку опускает; если руки фиксированы (на перекладине - турнике), подтягивает к ним туловище (при лазании, плавании).
Иннервация: п. thoracodorsalis (Civ- Суп).
Кровоснабжение: a. thoracodorsalis, a. circumflexa humeri posterior, aa. intercostales posteriores.
Мышца, поднимающая лопатку, т. levdior scapulae , начинается сухожильными пучками от задних бугорков поперечных отростков верхних трех или четырех шейных позвонков (между местами прикрепления средней лестничной мышцы - спереди и ременной мышцы шеи - сзади). Направляясь вниз, мышца прикрепляется к медиальному краю лопатки, между верхним ее углом и остью лопатки. В верхней своей трети мышца прикрыта грудино-ключично-сосцевидной мышцей, а в нижней трети - трапециевидной мышцей. Непосредственно кпереди от мышцы, поднимающей лопатку, проходят нерв к ромбовидной мышце и глубокая ветвь поперечной артерии шеи.
Функция: поднимает лопатку, одновременно приближая ее к позвоночнику; при укрепленной лопатке наклоняет в свою сторону шейную часть позвоночника.
Кровоснабжение: a. transversa cervicis, a. cervicalis ascendens.
Малая и большая ромбовидные мышцы, тт. rhomboidei minor et major , часто срастаются и образуют одну мышцу. Малая ромбовидная мышца начинается от нижней части выйной связки, остистых отростков VII шейного и I грудного позвонков и от надостистой связки. Пучки ее проходят косо - сверху вниз и латерально и прикрепляются к медиальному краю лопатки, выше уровня ости лопатки.
Большая ромбовидная мышца берет начало от остистых отростков II-V грудных позвонков; прикрепляется к медиальному краю лопатки - от уровня ости лопатки до ее нижнего угла.
Ромбовидные мышцы, располагаясь глубже трапециевидной мышцы, сами покрывают сзади верхнюю заднюю зубчатую мышцу и частично мышцу, выпрямляющую позвоночник.
Функция: приближает лопатку к позвоночнику, одновременно перемещая ее кверху.
Иннервация: п. dorsalis scapulae (Civ- Cv).
Кровоснабжение: a. transversa cervicis, a. suprasca-pularis, aa. intercostales posteriores.
К ребрам прикрепляются две тонкие плоские мышцы - верхняя и нижняя задние зубчатые (рис. 118).
Верхняя задняя зубчатая мышца, т. serratus posterior superior , распложена впереди ромбовидных мышц, начинается в виде плоской сухожильной пластинки от нижней части выйной связки и остистых отростков VI-VII шейных и I-II грудных позвонков. Направляясь косо сверху вниз и латерально, она прикрепляется отдельными зубцами к задней поверхности II-V ребер, кнаружи от их углов.
Функция: поднимает ребра.
Иннервация: nn. intercostales (Thi-Thiv).
Кровоснабжение: аа. intercostales posteriores, a. cervi-calis profunda.
Нижняя задняя зубчатая мышца, т. serratus posterior inferior , лежит впереди широчайшей мышцы спины, начинается сухожильной пластинкой от остистых отростков XI-XII грудных и I-II поясничных позвонков; тесно сращена с поверхностной пластинкой пояснично-грудной фасции и началом широчайшей мышцы спины. Прикрепляется отдельными мышечными зубцами к четырем нижним ребрам.
Функция: опускает ребра.
Иннервация: пп. intercostales (Thix-Thxn).
Кровоснабжение: аа. intercostales posteriores.
ГЛУБОКИЕ МЫШЦЫ СПИНЫ
Глубокие мышцы спины образуют три слоя: поверхностный, средний и глубокий. Поверхностный слой представлен ременной мышцей головы, ременной мышцей шеи и мышцей, выпрямляющей позвоночник; средний слой - поперечно-остистой мышцей; глубокий слой образуют межостистые, межпоперечные и подзатылочные мышцы.
Наибольшего развития достигают мышцы поверхностного слоя, относящиеся к типу сильных мышц, выполняющих преимущественно статическую работу. Они простираются на всем протяжении спины и задней области шеи от крестца до затылочной кости. Места начала и прикрепления этих мышц занимают обширные поверхности и поэтому при сокращении мышцы развивают большую силу, удерживая в вертикальном положении позвоночник, который служит опорой для головы, ребер, внутренностей и верхних конечностей.
Мышцы среднего, слоя ориентированы косо, перекидываются от поперечных отростков к остистым отросткам позвонков. Они образуют несколько слоев, причем в самом глубоком слое мышечные пучки наиболее короткие и прикрепляются к смежным позвонкам; чем поверхностнее лежат мышечные пучки, тем они длиннее и через большее число позвонков перекидываются (от 5 до 6).
В самом глубоком (третьем) слое короткие мышцы располагаются между остистыми и поперечными отростками позвонков. Они имеются не на всех уровнях позвоночника, хорошо развиты в наиболее подвижных отделах позвоночного столба: шейном, поясничном и нижнем грудном. К этому - глубокому - слою следует отнести мышцы, расположенные в задней области шеи и действующие на атлантозатылочныи сустав. Они получили название подзатылочных мышц.
Глубокие мышцы спины становятся видны после того, как послойно отпрепарированы и пересечены поверхностные мышцы: широчайшая мышца спины и трапециевидная мышца - посередине между пунктами их начала и прикрепления (рис. 119).
Ременная мышца головы, т. splenius capitis , располагается непосредственно кпереди от верхних частей грудино-ключично-сосцевидной и трапециевидной мышц. Начинается от нижней половины выйной связки (ниже уровня IV шейного позвонка), от остистых отростков VII шейного и верхних трех - четырех грудных позвонков. 1 Пучки этой мышцы проходят вверх и лате-рально и прикрепляются к сосцевидному отростку" височной кости и шероховатой площадке под латеральным отрезком верхней выйной линии затылочной кости.
Функция: при двустороннем сокращении мышцы разгибают шейную часть позвоночника и голову; при одностороннем сокращении мышца поворачивает голову в свою сторону.
Иннервация: задние ветви шейных спинномозговых нервов (Сш - Cvin).
Ременная мышца шеи, т. splenius cervicis , начинается от остистых отростков III-IV грудных позвонков. Прикрепляется к задним бугоркам поперечных отростков двух или трех верхних шейных позвонков, прикрывая сзади начало пучков мышцы, поднимающей лопатку. Располагается впереди трапециевидной мышцы.
Функция: при одновременном сокращении мышцы разгибают шейную часть позвоночника, при одностороннем сокращении мышца поворачивает шейную часть позвоночника в свою сторону.
Иннервация: задние ветви шейных спинномозговых нервов (Ciii-Cviii).
Кровоснабжение: a. occipitalis, a. cervicalis profunda.
Мышца, выпрямляющая позвоночник, т. erector spinae . Это самая сильная из аутохтонных мышц спины, простирается по всему протяжению позвоночника - от крестца до основания черепа. Залегает кпереди от трапециевидной, ромбовидных, задних зубчатых мышц, широчайшей мышцы спины. Сзади покрыта поверхностным листком пояснично-грудной фасции. Начинается толстыми и прочными сухожильными пучками от дорсальной поверхности крестца, остистых отростков, надостистых связок, поясничных, XII и XI грудных позвонков, заднего отрезка гребня подвздошной кости и пояснично-грудной фасции. Часть сухожильных пучков, начинающихся в области крестца, сливается с пучками крестцово-бугорной и дорсальных крестцово-под-вздошных связок.
На уровне верхних поясничных позвонков мышца разделяется на три тракта: латеральный, промежуточный и медиальный. Каждый тракт получает свое название: латеральный становится подвздошно-реберной мышцей, промежуточный - остистой мышцей. Каждая из указанных мышц в свою очередь подразделяется на части.
Особенности строения мышцы, выпрямляющей позвоночник, сложились в ходе антропогенеза в связи с прямохождением. То, что мышца развита сильно и имеет общее начало на костях таза, а выше разделяется на отдельные тракты, прикрепляющиеся широко на позвонках, ребрах и на основании черепа, можно объяснить тем, что она выполняет важнейшую функцию - удерживает тело в вертикальном положении. Вместе с тем разделение мышцы на отдельные тракты, подразделение последних на разных уровнях дорсальной стороны туловища на более короткие мышцы, имеющие меньшую протяженность между пунктами начала и прикрепления, позволяет мышце действовать избирательно. Так, например, при сокращении подвздошно-реберной мышцы поясницы соответствующие ребра оттягиваются книзу и тем самым создается опора для проявления силы действия диафрагмы при ее сокращении и т. д.
Подвздошно-реберная мышца, т. iliocostalis (см. рис. 119), является самой латеральной частью мышцы, выпрямляющей позвоночник. Начинается от подвздошного гребня, внутренней поверхности поверхностной пластинки пояснично-грудной фасции. Проходит кверху по задней поверхности ребер латерально от углов последних до поперечных отростков нижних (VII - IV ) шейных позвонков. Соответственно расположению отдельных частей мышцы в различных областях ее подразделяют на подвздошно-реберную мышцу поясницы, подвздошно-реберную мышцу груди и подвздошно-реберную мышцу шеи.
Подвздошно-реберная мышца поясницы, т. iliocostalis lumbo -гит, начинается от подвздошного гребня, внутренней поверхности поверхностной пластинки пояснично-грудной фасции, прикрепляется отдельными плоскими сухожилиями к углам нижних шести ребер.
Подвздошно-реберная мышца груди, т. iliocostalis thoracis , начинается от шести нижних ребер, кнутри от мест прикрепления подвздошно-реберной мышцы поясницы. Прикрепляется к верхним шести ребрам в области углов и к задней поверхности поперечного отростка VII шейного позвонка.
Подвздошно-реберная мышца шеи, т. iliocostalis cervicis , начинается от углов, III , IV, V и VI ребер (кнутри от мест прикрепления подвздошно-реберной мышцы груди). Прикрепляется к задним бугоркам поперечных отростков VI-IV шейных позвонков.
Функция: вместе с остальными частями мышцы, выпрямляющей позвоночник, разгибает позвоночник; при одностороннем сокращении наклоняет позвоночник в свою сторону, опускает
ребра. Нижние пучки этой мышцы, оттягивая и укрепляя ребра, создают опору для диафрагмы.
Иннервация: задние ветви шейных, грудных и поясничных спинномозговых нервов (Civ-Lin).
/ tx . Длиннейшая мышца, т. longissimus , - наиболее крупная из трех мышц, образующих мышцу, выпрямляющую позвоночник. Располагается медиальнее подвздошно-реберной мышцы, между нею и остистой мышцей. В ней выделяют длиннейшие мышцы груди, шеи и головы.
Длиннейшая мышца груди, т. longissimus thoracis (см. рис. 119), имеет наибольшую протяженность. Мышца берет начало от задней поверхности крестца, поперечных отростков поясничных и нижних грудных позвонков. Прикрепляется к задней поверхности нижних девяти ребер, между их бугорками и углами, и к верхушкам поперечных отростков всех грудных позвонков (мышечными пучками).
Длиннейшая мышца шеи, т. longissimus cervicis , начинается длинными сухожилиями от верхушек поперечных отростков верхних пяти грудных позвонков. Прикрепляется к задним бугоркам поперечных отростков VI -II шейных позвонков.
Длиннейшая мышца головы, т. longissimus capitis , начинается сухожильными пучками от поперечных отростков I-III грудных и III -VII шейных позвонков. Прикрепляется к задней поверхности сосцевидного отростка височной кости под сухожилиями грудино-ключично-сосцевидной мышцы и ременной мышцы головы.
Функция: длиннейшие мышцы груди и шеи разгибают позвоночник и наклоняют его в сторону; длиннейшая мышца головы разгибает последнюю, поворачивает лицо в свою сторону.
Иннервация: задние ветви шейных, грудных и поясничных спинномозговых нервов (Си - Lv).
Кровоснабжение: a. cervicalis profunda, aa. inter-costales posteriores, aa. lumbales.
Остистая мышца, т. spindlis (см. рис. 119), - самая медиальная из трех частей мышцы, выпрямляющей позвоночник. Прилежит непосредственно к остистым отросткам грудных и шейных позвонков. В ней соответственно выделяют остистую мышцу груди, остистую мышцу шеи и остистую мышцу головы.
Остистая мышца груди, m . spindlis thoracis , начинается 3-4 сухожилиями от остистых отростков II и I поясничных, XII и XI грудных позвонков. Прикрепляется к остистым отросткам верхних восьми грудных позвонков. Мышца сращена с глубжележащей полуостистой мышцей груди.
Остистая мышца шеи, m . spinalis cervicis , начинается от остистых отросткой I и II грудных VII шейного позвонка и нижнего отрезка выйной связки. Прикрепляется к остистому отростку II (иногда III и IV) шейного позвонка.
Остистая мышца головы, m . spinalis capitis , начинается тонкими пучками от остистых отростков верхних грудных и нижних шейных позвонков, поднимается вверх и прикрепляется к затылочной кости вблизи наружного затылочного выступа. Часто это мышца отсутствует.
Функция: разгибает позвонончника
Иннервация: задние ветви шейных, грудных и верхних поясничных спинномозговых нервов (Сш-Ln).
Кровоснабжение: a. cervicalis profunda, aa. inter-costales posteriores.
Функция всей мышцы, выпрямляющей позвоночник, т. erector spinae , достаточно точно отражает ее наименование. Поскольку составные части мышцы имеют начало на позвонках, она может действовать как разгибатель позвоночника и головы, являясь антагонистом передних мышц туловища. Сокращаясь отдельными частями с обеих сторон, эта мышца может опускать ребра, разгибать позвоночник, запрокидывать голову назад. При одностороннем сокращении наклоняет позвоночник в ту же сторону. Большую силу проявляет мышца также при сгибании торса, когда она совершает уступающую работу и предупреждает падение тела вперед под действием вентрально расположенных мышц, имеющих больший рычаг действия на позвоночный столб, чем дорсально расположенные мышцы.
Поперечно-остистая мышца, т. transversospindlis . Эта мышца представлена множеством послойно расположенных мышечных пучков, которые проходят косо вверх с латеральной в медиальную сторону от поперечных к остистым отросткам позвонков. Мышечные пучки поперечно-остистой мышцы имеют неодинаковую длину и, перекидываясь через различное количество позвонков, образуют отдельные мышцы: полуостистую, многораздельные и мышцы-вращатели.
Вместе с тем соответственно занимаемой области на протяжении позвоночного столба каждая из указанных мышц в свою очередь подразделяется на отдельные мышцы, получившие название по месту расположения на дорсальной стороне туловища, шеи и затылочной области. В указанной последовательности рассматриваются отдельные части поперечно-остистой мышцы.
Полуостистая мышца, т. semispinalis , имеет вид длинных мышечных пучков, начинается от поперечных отростков нижележащих позвонков, перекидывается через четыре - шесть позвонков и прикрепляется к остистым отросткам. Разделяется на полуостистые мышцы груди, шеи и головы.
Полуостистая мышца груди, m . semispinalis thoracis , начинается от поперечных отростков нижних шести грудных позвонков; прикрепляется к остистым отросткам четырех верхних грудных и двух нижних шейных позвонков.
Полуостистая мышца шеи, т. semispinalis cervicis , берет начало от поперечных отростков шести верхних грудных позвонков и суставных отростков четырех нижних шейных позвонков; прикрепляется к остистым отросткам V-II шейных позвонков.
Полуостистая мышца головы, m . semispinalis capitis , широкая, толстая, начинается от поперечных отростков шести верхних грудных и суставных отростков четырех нижних шейных позвонков (кнаружи от длинных мышц головы и шеи); прикрепляется к затылочной кости между верхней и нижней выйными линиями. Мышца сзади прикрыта ременной и длиннейшей мышцами головы; глубже и кпереди от нее залегает полуостистая мышца шеи.
Функция: полуостистые мышцы груди и шеи разгибают грудной и шейный отделы позвоночного столба; при одностороннем сокращении поворачивают указанные отделы в противоположную сторону. Полуостистая мышца головы запрокидывает голову назад, поворачивая (при одностороннем сокращении) лицо в противоположную сторону.
Иннервация: задние ветви шейных и грудных спинномозговых нервов (Сш-Thxii).
Кровоснабжение: a. cervicalis profunda, aa. intercos-tales posteriores.
Многораздельные мышцы, mm . multifidi , представляют собой мышечно-сухожильные пучки, которые начинаются от поперечных отростков нижележащих позвонков и прикреп яются к остистым отросткам вышележащих. Эти мышцы, перекидываясь через два - четыре позвонка, занимают бороздки по сторонам от остистых отростков позвонков по всему протяжению позвоночного столба, начиная от крестца до II шейного позвонка. Они лежат непосредственно впереди полуостистой и длиннейшей мышц.
Функция: поворачивают позвоночный столб вокруг его продольной оси, участвуют в разгибании и наклоне его в сторону.
Иннервация: задние ветви спинномозговых нервов (С„,-Si).
Кровоснабжение: a. cervicalis profunda, aa. inter-costales posteriores, aa. lumbales.
Мышцы - вращатели шеи, груди и поясницы, тт. rotatores cervicis , thoracis et lumborum , составляют самый глубокий слой мускулатуры спины, занимающий борозду между остистыми и поперечными отростками. Мышцы-вращатели лучше выражены в пределах грудного отдела позвоночного столба. Соответственно протяженности пучков мышцы-вращатели подразделяются на длинные и короткие. Длинные мышцы-вращатели начинаются от поперечных отростков и прикрепляются к основаниям остистых отростков вышележащих позвонков, перекидываясь через один позвонок. Короткие мышцы-вращатели располагаются, между соседними позвонками.
Функция: поворачивают позвоночный столб вокруг его продольной оси.
Кровоснабжение: a. cervicalis profunda, aa. intercos-tales posteriores, aa. lumbales.
Межостистые мышцы шеи, груди и поясницы, тт. interspi - nales cervicis , thordcis et lumborum , соединяют остистые отростки позвонков между собой начиная от II шейного и ниже. Они лучше развиты в шейном и поясничном отделах позвоночного столба, отличающихся наибольшей подвижностью. В грудной части позвоночника эти мышцы выражены слабо (могут отсутствовать).
Функция: участвуют в разгибании соответствующих отделов позвоночника.
Иннервация: задние ветви спинномозговых нервов.
Кровоснабжение: a cervicalis profunda, aa. intercos-tales posteriores, aa. lumbales.
Межпоперечные мышцы поясницы , груди и шеи , mm, intertransversarii lumborum, thordcis et cervicis, представлены короткими пучками, перекидывающимися между поперечными отростками смежных позвонков. Лучше выражены на уровне поясничного и шейного отделов позвоночного столба.
Межпоперечные мышцы поясницы подразделяются на латеральные и медиальные, тт. intertransversarii laterdles et media tes lumborum . В области шеи различают передние (перекидываются между передними бугорками поперечных отростков) и задние межпоперечные мышцы шеи, тт. intertransversarii anteriores et posteriores cervicis . У последних выделяют м е-диальную часть, pars medialis , и латеральную часть, pars lateralis .
Функция: наклоняют соответствующие отделы позвоночного столба в свою сторону.
Иннервация: задние ветви шейных, грудных и поясничных спинномозговых нервов.
Кровоснабжение: a. cervicalis profunda, aa. intercosta-les posteriores, aa. lumbales.
ФАСЦИИ СПИНЫ
Поверхностная фасция, покрывающая трапециевидную и широчайшую мышцу спины, выражена слабо. Хорошо развита лояснично-грудная фасция, fascia thoracolumbalis , которая покрывает глубокие мышцы спины.
На разных уровнях эта фасция выражена неодинаково. Наиболее развита она в поясничной области, где представлена поверхностной и глубокой пластинками, которые формируют фасциаль-ное влагалище для мышцы, выпрямляющей позвоночник.
Поверхностная пластинка пояснично-грудной фасции прикрепляется к остистым отросткам поясничных позвонков, к надостистым связкам и срединному крестцовому гребню. Глубокая пластинка этой фасции с медиальной стороны прикрепляется к поперечным отросткам поясничных позвонков и межпоперечным связкам, внизу - к подвздошному гребню, вверху - к нижнему краю XII ребра и пояснично-реберной связке.
У латерального края мышцы, выпрямляющей позвоночник, поверхностная и глубокая пластинки пояснично-грудной фасции соединяются в одну. Глубокая пластинка пояснично-грудной фасции отделяет мышцу, выпрямляющую позвоночник, от квадратной мышцы поясницы. В пределах грудной стенки пояснично-грудная фасция представлена тонкой пластинкой, которая отделяет мышцу, выпрямляющую позвоночник, от более поверхностно расположенных мышц. Медиально эта фасция прикрепляется к остистым отросткам грудных позвонков, латерально - к углам ребер. В задней (выйной) области шеи между располагающимися здесь мышцами имеется выйная фасция, fascia nuchae
Пояснично-грудная фасция (ПГФ) - это плотная, многослойная система соединительной ткани, расположенная в нижней части спины. Она образует плотное фиброзное влагалище, в котором залегают глубокие мышцы спины.
Эта фасция состоит из двух листков - глубокого (переднего) и поверхностного (заднего).
Глубокий листок пояснично-грудной фасции натягивается между поперечными отростками поясничных позвонков, подвздошным гребнем и XII ребром. Он имеется лишь в поясничной области и залегает в промежутке между квадратной мышцей поясницы, m. qudratus lumborum, и мышцей, выпрямляющей позвоночник m. erector spinae.
Поверхностный листок пояснично-грудной фасции прикрепляется внизу к подвздошным гребням, латерально доходит до углов ребер и медиально прикрепляется к остистым отросткам всех позвонков, кроме шейных. Наибольшей толщины он достигает в поясничной области, в верхних отделах значительно истончается. Латерально, по боковому краю m. erector spenae, поверхностный листок срастается с глубоким. Таким путем образуется фиброзное влагалище, в котором залегает поясничная часть m. erectoris spinae; верхние отделы этой мышцы располагаются в костно-фиброзном влагалище спины.
От поверхностного листка начинаются широчайшие мышцы и задние нижние зубчатые мышцы. От глубокого листка фасции, а также от места сращения его с поверхностным листком начинается поперечная мышца живота.
Некоторые мышцы влияют на конфигурацию и структуру ПГФ. Мышца, выпрямляющая позвоночник, создает напряжение каудально, через фиброзное влагалище. Широчайшие мышцы спины, трапециевидные, ромбовидные, и зубчатые мышцы оказывают сильное влияние сверху. Латерально оказывает воздействие поперечная мышца живота, очевидно, что и внутренние косые мышцы могут влиять на пояснично-грудную фасцию. Нижние конечности воздействуют через ягодичные фасции, от гребня подвздошной кости латерально, за счет ягодичной мышцы, и медиально от задней верхней подвздошной кости.

Функция

ПГФ образует устойчивую, относительно неэластичную опору, что обеспечивает стабилизацию таза, туловища и конечности, а так же распределяет нагрузку между различными зонами.
Когда поперечные мышцы живота активизируются, вытягивая подвздошные мышцы к срединной линии, сетчатая структура пояснично-грудной фасции ограничивает поперечные перемещения тазовых костей и стабилизирует крестцово-подвздошные суставы.
Горизонтальное напряжение, которое создают поперечные мышцы живота и пояснично-грудная фасция, эффективно сжимает брюшную полость и стабилизирует таз и поясничный отдел позвоночника.
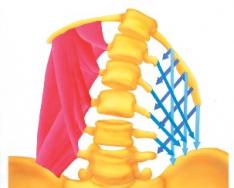
Различные мышцы способствуют сбалансированному напряжению в ромбовидной
пояснично-грудной фасции, в том числе группы мышц, выпрямляющих позвоночник (фиолетовые стрелки), широчайшие мышцы спины (голубые стрелки), поперечные мышцы живота (зеленые стрелки), и ягодичные мышцы (белые стрелки)
Дисфункция
Поддержание надлежащей мобильности и устойчивости в пояснично-грудной фасции имеет решающее значение в предотвращении травм, боли и дисфункции таза и поясницы. Отклонения в положении тела, асимметричное напряжение мышц, и нарушение двигательного стереотипа - все это способствует искаженной и неэффективной работе фасциальной системы. Грамотное выявление и устранение напряжений в ПГФ способствует нормальной и эффективной работе мышц.
Упражнения для устранения дисфункции

- Сядьте на пол, вытяните ноги вперед.
- Тяните носки на себя.
- Вытяните вперед обе руки, наклонитесь вперед, и постарайтесь животом достать до бедер.
- Оставайтесь в таком положении, сделайте несколько глубоких вдохов.
Эта поза способствует снижению напряженности в поясничной области, подвздошной мышце, прямой мышце бедра и пояснице.
Кроме того, это упражнение помогает восстановить нейтральную позицию в области таза и поясничного отдела позвоночника, увеличивая вертикальную высоту и уменьшая горизонтальное давление в пояснично-грудной фасции; упражнение улучшает крестцово-подвздошную и поясничную стабильность.
Боли в спине могут быть связаны со многими проблемами со здоровьем, например, это может быть травма диска позвоночника. В последнее время стало распространенным еще одно заболевание, которое привлекло огромное внимание врачей - боли в области, где находится пояснично-грудная фасция.
Важно вовремя на эту проблему обратить внимание, чтобы суметь предупредить многие заболевания, которые однозначно могут испортить полноценную жизнь человека. В основном, особое внимание стоит уделить укреплению мышц спины.
Что собой представляет фасция?
Фасция - соединительная толстая ткань, покрывающая мышцы и кости, но самая главная задача заключается в поддержке всех органов. Иногда в этом месте может возникать боль. Как только появляются боли в спине, то можно подразумевать, что начались проблемы в области фасции. В таком случае важно установить причину, а их может быть много.
Какие бывают боли
Не так давно были произведены лабораторные исследования учеными, которые пришли к выводу, что боли могут возникать трех видов:
- Иногда глубокая пластинка пояснично-грудной фасции подвергается небольшой травме или воспалительному процессу, в таком случае происходит активная стимуляция нервных окончаний. Фасция в пояснично-грудном отделе очень близко располагается к коже. При воспалительном процессе все импульсы нервов посылаются в мозг, и возникает боль.
- Если человек получает травму, то ткани могут становиться неподвижными и перегруженными. Эти изменения негативно сказываются на осанке и подвижности тела, со временем это вызывает не только неудобство, но и боль.
- Любая травма раздражает нервные окончания. Нервы разветвляются, а сам корень находится в спинном мозге. Повреждение вызывает боль в определенной области спины.

Слои фасции
Пояснично-грудная фасция делится на 3 основных слоя. Практически все мышцы на спине крепятся к фасции. Вся группа мышц проходит от первого продольного позвонка до самого низа:
1. Слой, что находится сзади, начинается от двенадцатого позвонка и тянется до самого низа. На пути у этого слоя есть внутренняя косая мышца и мышца брюшной полости. В таком случае фасция соединяет мышцы спины и брюшины.
2. Средний слой представляет собой широкую мышцу спины, именно он выполняет роль опоры тела и помогает свободно перемещать вес тела. Начинается этот слой непосредственно от пояснично-грудной фасции.
3. Передний слой помогает изгибать тело и спокойно держать любую вертикальную позу.

Как ни странно, но боли в спине могут возникать не только у взрослых, но даже у самых маленьких. Интенсивные болевые ощущения могут привести к нетрудоспособности человека.
Основные функции фасции
Стоит отметить, что фасция - это в первую очередь неэластичная опора, которая позволяет удерживать правильно таз, туловище и все конечности, а также позволяет свободно распространять всю нагрузку по телу. Рассмотрим подробно, какие выполняет функции пояснично-грудная фасция:
- В то время, как мышцы на животе начинают активизироваться, фасция начинает ограничивать движение костей таза, налаживается работа подвздошных суставов.
- Когда происходит горизонтальное напряжение мышц, то поперечные мышцы живота начинают сжиматься в области брюшины и тем самым стабилизируют таз.
- Мышцы, которые связаны с фасцией, позволяют сбалансировать напряжение и заставить группу мышц, которые за это отвечают, выпрямлять позвоночник.
Чаще всего боль возникает в нижнем отделе спины.
Фасция и ее строение
В медицине часто используется латынь. Пояснично-грудная фасция называется fascia thoracolumbalis. По сути, сама фасция похожа на специальное углубление, где находятся спинные мышцы. Если рассматривать ее подробнее, то она напоминает два листка, их можно поделить на задний и передний. Передний листок находится в области поясницы и тянется между отростками у позвонка. Поверхностная пластинка пояснично-грудной фасции начинается на отростках позвонков и крепится к ребрам по уголкам.
Стоит ли накачивать спинные мышцы? Как это правильно делать?

Важно помнить и обо всех правилах, которые есть для этих упражнений:
1. В первую очередь стоит учитывать, что занятия должны проводиться регулярно. Можно проводить такие занятия два раза в неделю, сильно усердствовать тоже не стоит. Если делать такие упражнения слишком часто, то мышцы не будут успевать восстанавливаться.
2. Не стоит выполнять все упражнения за один раз, желательно сделать несколько подходов. Каждое упражнение делается по 15 раз.
3. Начинать упражнения без разогрева мышц ни в коем случае нельзя.
4. Комплексы должны меняться, иначе мышцы привыкнут к таким постоянным нагрузкам.
Многие интересуются, что делать, если слабая пояснично-грудная фасция. Как накачать ее, чтобы забыть про боль в спине? Все рекомендации, которые были даны выше, помогут справиться с этой проблемой.
Комплекс упражнений для укрепления мышц спины
Рассмотрим несколько упражнений, которые помогут укрепить мышцы спины:

- После того как тело будет немного разогрето, можно приступать к выполнению первого упражнения. Корпус опускается до положения параллельно пола, ноги чуть присогнуты в коленях, а в руках у человека находятся гантели. Гантели в руках надо поднимать так, чтобы лопатки соединялись на спине. Такие упражнения выполняются медленно, ведь основной эффект - это растяжение широчайших мышц.
- Если необходимо укрепить область, где находится пояснично-грудная фасция, упражнение стоит подбирать на подтягивание. Оно выполняется на турнике. Руки ставятся на ширине плеч, тянуться следует вверх до перекладины, пытаясь достать ее подбородком, после чего тело опускается медленно вниз.
- В следующем упражнении можно использовать скамейку. Необходимо стать спиной к ней и постепенно наклоняться вправо, опираясь на скамью с помощью правой руки. При этом важно хорошо прогибать поясницу. Левая нога сгибается в колене, а правая выступает в качестве опоры. Чтобы пояснично-грудная фасция как следует укрепилась, это упражнение можно будет усложнить. Например, в левую руку взять гантели и тянуться вверх правой. Далее руки поменять и то же самое проделать с левой рукой, гантели - в правой руке.
- Для выполнения этого упражнения потребуется использовать жесткий коврик, на котором следует расположить таз и ноги. Человек должен лечь тазом и ногами, при этом ноги надо зафиксировать любым способом, только чтобы они не шевелились. Руки кладутся на затылок. Главная задача состоит в том, чтобы максимально поднять свое тело в таком положении, а потом медленно опустить его вниз. Важно спину прогибать, рывки запрещается делать, все осуществляется плавно.

Такие на первый взгляд простые упражнения помогут избавить от болей в спине и значительно укрепить мышцы, что немаловажно для нормального, подвижного образа жизни человека.
Что следует учесть при домашних тренировках?
Чтобы пояснично-грудная фасция укрепилась, стоит всегда помнить о главных правилах при выполнении упражнений:

Если следовать всем рекомендациям, которые были даны в статье, то можно раз и навсегда избавиться от такой проблемы, как боль в спине. Дополнительно можно проконсультироваться с врачом - специалистом, который сможет не только помочь составить рацион на день, но и подберет правильные упражнения.
В поясничном отделе имеются следующие слабые места:
- Треугольник Пти формируется в месте, где расходятся края наружной косой мышцы живота и широчайшей мышцы спины. Основанием данного треугольника является подвздошная кость. В свою очередь, дно треугольника образовано внутренней косой мышцей живота. Треугольник Пти является слабым местом поясничной области, так как здесь мышечный слой является относительно невыраженным.
- Ромб Лесгафта – Грюнфельда образован краями внутренней косой мышцы живота и нижней задней зубчатой мышцы живота. Верхней границей ромба является нижний край нижней задней зубчатой мышцы живота, а снизу и снаружи ромб ограничен задним краем внутренней косой мышцы живота. Внутренней границей данного образования служит край мышцы, выпрямляющей позвоночник. Дно ромба представлено апоневрозом (широкая сухожильная пластинка ) поперечной мышцей живота.
Артерии, которые расположены в области поясницы являются ветвями брюшной аорты, а также срединной крестцовой артерией. Вверху артерии поясничной области сообщаются (анастомозируют ) с ветвями межреберных артерий, а внизу – с ветвями подвздошных артерий. Отток венозной крови осуществляется венами, которые относятся к системе нижней, а также верхней полой вены. Нервы в поясничной области являются ветвями пояснично-крестцового сплетения.
Какие структуры могут воспаляться в пояснице?
 Люмбалгия (боль в поясничной области
) может возникать на фоне воспаления какой-либо ткани или органа, который находится в забрюшинном пространстве. Боль в данной области может возникать остро или же иметь хронический характер.
Люмбалгия (боль в поясничной области
) может возникать на фоне воспаления какой-либо ткани или органа, который находится в забрюшинном пространстве. Боль в данной области может возникать остро или же иметь хронический характер.В поясничной области могут воспаляться следующие ткани и органы:
- Кожа поясничной области может поражаться гноеродными микробами (стафилококками и стрептококками ). Данные болезнетворные микроорганизмы могут поражать волосы, потовые и сальные железы. При фурункуле в патологический процесс (гнойно-некротическое воспаление ) вовлекается стержень волоса, а также окружающие его ткани. При данной патологии наиболее выраженная боль наблюдается на третий или четвертый день, когда стержень фурункула подвергается гнойному расплавлению (также повреждаются и нервные окончания ). При фурункулезе () возникает высокая температура (вплоть до 39 – 40ºС ), озноб , сильные головные боли . Другой патологией, которая может поражать кожный покров поясницы, является карбункул. Карбункул характеризуется поражением сразу нескольких волосяных фолликул (стержень волоса ), которые располагаются вблизи друг друга. В итоге образуется общий инфильтрат (скопление лимфы, крови и некоторых клеток ), который может достигать в диаметре до 6 – 10 сантиметров. В отличие от фурункула, карбункул является более болезненным образованием и протекает с выраженными симптомами общей интоксикации организма (слабость , снижение работоспособности, снижение аппетита , головная боль, головокружение и др. ). Также кожа поясничной области может поражаться и при эктиме (проникновению в кожу стрептококков ). В ходе данной пиодермии (поражение кожи гноеродными бактериями ) на кожном покрове формируется небольшой пузырек с гноем, который в дальнейшем трансформируется в язвочку. Именно данная язвочка является довольно болезненным образованием.
- Жировая клетчатка может вовлекаться в воспалительный процесс при панкреонекрозе (гибель тканей поджелудочной железы ) или при гнойном поражении почек, надпочечников или других структур, находящихся в забрюшинном пространстве. Забрюшинная флегмона (гнойное расплавление клетчатки ) протекает малоспецифично. На начальном этапе температура тела поднимается до 37 – 38ºС, может возникать озноб и недомогание. В дальнейшем в поясничной области возникает боль тянущего или пульсирующего характера, которая постепенно становится разлитой (боль может отдавать в ягодицу или в живот ). Стоит отметить, что болевые ощущения усиливаются во время движения и заставляют человека принимать вынужденное лежачее положение.
- Позвоночный столб. Неинфекционное воспаление позвоночника с поражением поясничного и крестцового отдела, а также околопозвоночных тканей (болезнь Бехтерева ) также приводит к болевому синдрому. Боль локализуется не только по ходу позвоночного столба, но также и в мышцах. Помимо боли в позвоночнике, появляется чувство скованности, которая возникает в покое и постепенно уменьшается во время движения. По мере прогрессирования болезни Бехтерева в тазобедренных суставах появляется боль и скованность, а в позвоночнике практически блокируются все активные движения из-за сращения суставных поверхностей позвонков. Также позвоночник может поражаться при туберкулезе , бруцеллезе (инфекция , передаваемая от больных животных людям, которая поражает различные внутренние органы ) или остеомиелите (гнойное воспаление костной ткани ).
- Мышцы и связки поясничного отдела также могут вовлекаться в воспалительный процесс. Чаще всего данные ткани воспаляются на фоне травматических повреждений, переохлаждения или при длительном пребывании в вынужденном положении.
- Почки. Воспаление почечной лоханки () и межклеточного вещества почки (гломерулонефрит ) также характеризуется возникновением боли в поясничной области. Патологические изменения сильнее всего затрагивают почечные канальца, через которые происходит фильтрация крови.
- Аппендикс (червеобразный отросток ). Если аппендикс расположен в нетипичной позиции (позади слепой кишки ), то при его воспалении (аппендицит ) возникает сильная боль в поясничной области. Стоит отметить, что острый аппендицит является показанием для экстренной госпитализации и проведения хирургической операции.
Причины болей в пояснице
 Существует довольно большое количество причин, которые способны вызвать болевые ощущения в поясничной области. У спортсменов чаще всего диагностируют растяжение мышц и связок , в то время как у пожилых людей обнаруживают остеохондроз поясничного отдела, который приводит к появлению межпозвоночной грыжи , которая способна сдавливать спинномозговые корешки спинного мозга.
Существует довольно большое количество причин, которые способны вызвать болевые ощущения в поясничной области. У спортсменов чаще всего диагностируют растяжение мышц и связок , в то время как у пожилых людей обнаруживают остеохондроз поясничного отдела, который приводит к появлению межпозвоночной грыжи , которая способна сдавливать спинномозговые корешки спинного мозга.Причины болей в пояснице
| Название заболевания | Механизм возникновения болей в пояснице | Другие симптомы заболевания |
| Фурункул
(гнойно-некротическое воспаление стержня волоса ) | Боль возникает вследствие раздражения или разрушения болевых рецепторов, расположенных вокруг волосяного стержня (фолликула ). Самая интенсивная боль возникает на третьи или четвертые сутки, когда происходит гнойное расплавление центральной части фурункула (стержня фурункула ). | Как правило, температура тела повышается до 37,5 – 38ºС. После того как гнойно-некротическая масса подверглась отторжению или удалению, боль стихает. Кожа на месте фурункула в течение нескольких дней рубцуется. |
| Фурункулез
(возникновение на коже фурункулов на различных стадиях развития ) | Тот же что и при фурункуле. | На месте появления фурункулов кожа может болеть, зудеть и покалывать. При фурункулезе возникает общее недомогание организма с симптомами интоксикации (головная боль, головокружение, слабость, снижение аппетита, тошнота , рвота ). Температура тела может подниматься вплоть до 39 – 40ºС. Иногда может возникать потеря сознания. |
| Карбункул
(воспаление нескольких волосяных стержней, расположенных рядом ) | Тот же, что и при фурункуле. | При слиянии нескольких пораженных волосяных фолликул образуется инфильтрат довольно больших размеров (до 8 – 10 см ). Данный инфильтрат является крайне болезненным и напряженным. При данной патологии возникает лихорадка (вплоть до 40ºС ), озноб, тошнота и/или рвота, головная боль. |
| Эктима
(поражение кожи стрептококком ) | Болевые ощущения возникают из-за глубокой и болезненной язвы, которая появляется на месте небольшого поверхностного гнойничка (фликтена ). В течение нескольких дней язва рубцуется, и боль постепенно уменьшается. | В первые дни после начала заболевания на коже образуется пузырь небольших размеров, который содержит гной или гнойно-геморрагическое содержимое (гной с примесью крови ). Через пару недель фликтена засыхает, после чего сверху нее формируется корка. После того как корка отторгается, на поверхности кожи виднеется крайне болезненная язва. |
| Болезнь Бехтерева
(анкилозирующий спондилит ) | Боль возникает вследствие воспалительного процесса в межпозвоночных суставах. Дело в том, что при воспалении выделяется большое количество биологически активных веществ (брадикинин ), которые вызывают и усиливают болевые ощущения. Стоит заметить, что боль, как правило, беспокоит ночью или утром. Кроме того, постепенно усиливается нагрузка на мышцы позвоночника. В итоге в них возникает патологическое напряжение и боль. | По мере прогрессирования патологии боль и скованность, которые локализуются в пояснице и крестце, могут распространяться на весь позвоночный столб, а также на тазобедренные суставы. Иногда в патологический процесс могут вовлекаться коленные, голеностопные и локтевые суставы (периферическая форма заболевания ). У болезни Бехтерева также имеются и внесуставные проявления. К ним относятся такие патологии как иридоциклит (воспаление радужной оболочки глаза ), аортит (воспаление стенки аорты ), недостаточность сердечных клапанов (чаще всего аортального клапана ), перикардит (воспаление наружной соединительнотканной оболочки сердца ). |
| Забрюшинная флегмона
(разлитой нагноительный процесс, локализующийся в забрюшинной клетчатке ) | Скопление гноя в забрюшинном пространстве сдавливает кровеносные сосуды и нервные ткани, что и вызывает чувство боли различной интенсивности. Также при данном патологическом состоянии происходит выделение биологически активных веществ, которые усиливают боль (брадикинин ). Боль обычно пульсирующая и тянущая. | На начальном этапе может беспокоить общее недомогание, лихорадка (37 – 38ºС ) и озноб. В дальнейшем боль усиливается, особенно во время ходьбы. Необходимо заметить, что боль может распространяться в крестцовую или ягодичную область, а также в живот. |
| Миозит
(воспаление мышечной ткани ) | Воспаленные мышцы поясницы могут значительно сдавливать кровеносные сосуды, в которых находятся нервные рецепторы, а также нервы, расположенные в поверхностных и глубоких слоях. Сдавливание нервной ткани и приводит к появлению боли. | Миалгия, или мышечная боль, несколько усиливается при надавливании на воспаленную мышцу, во время движения, в покое или при смене погоды. В некоторых случаях над областью поражения мышц поясницы определяется уплотнение тканей, а также покраснение кожного покрова. Хронический миозит приводит к утрате функциональности мышц (атрофия ). Иногда в воспалительный процесс могут вовлекаться новые мышцы. |
| Остеохондроз поясничного отдела
() | Снижение эластичности хрящевой ткани межпозвоночных дисков постепенно ведет к уменьшению пространства между соседними позвонками. В дальнейшем образуется грыжа, которая смещаясь, может сдавливать нервные корешки и ганглии (скопление нервных клеток ) спинного мозга. Болевые ощущения бывают постоянными или могут возникать в виде прострелов. Боль может локализоваться не только в поясничном отделе, но также отдавать в ягодицу или ногу (при сдавливании седалищного нерва ). | Боль усиливается на фоне физической нагрузки или психоэмоционального перенапряжения. В некоторых случаях может повышаться потливость (гипергидроз ). Мышцы, которые иннервируются пораженным нервом, теряют свою функциональность, становятся слабыми и вялыми, что, в конечном счете, приводит к их атрофии. В ягодицах и нижних конечностях могут возникать неприятные ощущения (покалывание, онемение, жжение ). |
| Сколиоз поясничного отдела
(искривление позвоночника ) | Сколиотическое искривление поясничных позвонков может приводить к защемлению спинномозговых корешков, что и вызывает боль разной интенсивности. Также стоит отметить, что сколиоз приводит к раннему развитию остеохондроза. | Помимо нарушения осанки, может быть нарушено нормальное положение тазовых костей, а также органов малого таза (мочевой пузырь, матка с придатками, прямая кишка ). |
| Болезнь Шейермана-Мау
(кифоз подростков ) | Вследствие того, что некоторые позвонки подвергаются деформации, а межпозвоночные диски - патологической перестройке по типу фиброза (хрящевая ткань заменяется на соединительную ), происходит искривление позвоночного столба в верхней части спины (грудной кифоз ). Мышцы поясницы не способны справиться с постоянной нагрузкой, что и приводит к их патологическому напряжению и возникновению боли. | Повышенная утомляемость, а также возникновение болей в пояснице при выполнении умеренной физической нагрузки или при длительном сидении. Сильная боль свидетельствует о вовлечении в патологический процесс поясничных позвонков. |
| Бруцеллез позвоночника
(поражение позвоночного столба возбудителем бруцеллеза ) | Повреждение одного или нескольких позвонков приводит к склеротическим изменениям и формированию боковых остеофитов (патологические наросты, которые образуются из тела позвоночника ), которые могут сдавливать нервные ткани. | Появляется лихорадка (37 – 38ºС ), озноб, общее недомогание, повышенная потливость, боль в суставах нижних конечностей. Нередко бруцеллез позвоночника приводит к остеомиелиту (гнойное поражение позвонков ). |
| Туберкулез позвоночника | Разрушение тел позвонков приводит к сдавливанию нервных корешков (радикулопатия ). Кроме того, нервные структуры могут сдавливаться локальным скоплением гноя (абсцесс ). | Температура тела может подниматься до 37 – 38ºС. Появляется общая слабость, боль в мышцах спины, которые носят тянущий и ноющий характер. По мере прогрессирования болезни болевой синдром усиливается. В некоторых случаях боль становится нестерпимой. В позвоночнике появляется скованность, нарушается осанка, а также походка. Из-за постоянного патологического напряжения мышц спины происходит их частичная, а в дальнейшем и полная атрофия (утрата функциональности ). |
| Остеомиелит позвоночника
(гнойное поражение позвонков и окружающих тканей ) | Скопление гноя может сдавливать нервную ткань спинного мозга, спинномозговые корешки, мышечные ткани, кровеносные сосуды. Боль постоянная и довольно сильная. В некоторых случаях образуются свищи (патологические каналы ), через которые гной может проникать в более поверхностные ткани и сдавливать нервные рецепторы, находящиеся в мышцах, подкожно-жировой клетчатке или коже. | Температура может подниматься до 39 – 40ºС. Выявляют увеличение числа сердечных сокращений (тахикардия ), а также снижение артериального давления (гипотония ). Нередко возникает нарушение сознания и судороги . Болевые ощущения несколько нарастают в ночное время. |
| Острый аппендицит
(воспаление аппендикса ) | Боль в пояснице при аппендиците может возникать в том случае, когда червеобразный отросток (аппендикс ) расположен позади слепой кишки (ретроцекально ) как внутрибрюшинно, так и забрюшинно. Боль возникает из-за омертвения (некроз ) тканей аппендикса, а также вследствие сдавливания кровеносных сосудов, в которых находятся болевые окончания. | Температура тела поднимается до 37 – 38,5ºС. Возникает тошнота и 1 – 2 кратная рвота. Аппетит полностью отсутствует. В некоторых случаях может возникать диарея , повышение частоты сердечных сокращений. Боль может распространяться в позвоночник, в правое подреберье или в подвздошную область. |
| Кишечная непроходимость | Боль возникает при сдавливании кишечником брыжейки, в которой расположены нервные стволы, а также кровеносных сосудов. В зависимости от типа кишечной непроходимости (динамической, механической или смешанной ) боль может быть постоянной и распирающей или схваткообразной и сильной. | Главным симптомом является боль в животе , которая может отдавать в поясничную область. При прогрессировании заболевания боль стихает из-за полной атонии кишечника и угнетения перистальтики и моторики. Также возникает тошнота и многократная и неукротимая рвота. Живот становится вздутым, выявляется его асимметрия. Кроме того, возникает задержка стула и газов. |
| Почечная колика | Боль возникает вследствие нарушения почечного кровоснабжения, которое возникает из-за повышения давления в лоханках (полость в форме воронки, которая соединяет почку и мочеточник ). В свою очередь, давление в лоханках повышается из-за их переполнения мочой. Боль возникает внезапно и носит приступообразный характер. Необходимо заметить, что приступ боли может длиться от нескольких секунд или минут до нескольких десятков часов. | Боль может распространяться (иррадиировать ) в поясничную паховую или надлобковую область, в нижние конечности. Приступ боли приводит к увеличению частоты мочеиспускания. После прекращения приступа боли в поясничной области сохраняется тупая и ноющая боль. Нередко возникает тошнота и рвота. Количество выделяемой мочи полностью или практически полностью прекращается (анурия, олигурия ) при окклюзии мочеточника камнем. |
| Пиелонефрит
(неспецифическое воспаление лоханки и почечной ткани ) | Воспаление соединительной ткани почки и клубочкового аппарата (морфофункциональная единица почки
) приводит к застою мочи и перерастяжению лоханок, что и вызывает боль. Если пиелонефрит возник вследствие закупорки мочеточника или лоханки камнем, то тогда возникает выраженная и приступообразная боль. В случае если речь идет о необструктивном пиелонефрите (возникает на фоне нисходящей или восходящей инфекции ), то тогда боль тупая и ноющая. | Температура тела может повышаться до 38 – 40ºС. Возникает озноб, общее недомогание, тошнота и/или рвота. Также наблюдается снижение аппетита. Если пиелонефрит развивается на фоне воспаления мочевого пузыря (цистит ) или мочеиспускательного канала (уретрит ), то возможны нарушения мочеиспускания (дизурические явления ). |
Также боли в пояснице могут возникать по следующим причинам:
- Растяжение мышц и связок поясничного отдела чаще всего возникает у спортсменов при чрезмерных физических нагрузках или при использовании неправильной техники. Помимо боли, которая является следствием сильного спазма мышечной ткани, возникает чувство скованности в позвоночнике и отек тканей. При ушибе мягких тканей может возникать гематома (локальное скопление крови ), которая способна усиливать боль из-за сдавливания окружающих тканей, в которых расположены нервные рецепторы.
- Переломы позвоночника в поясничном отделе. Чаще всего речь идет о компрессионном переломе позвоночника, который возникает при чрезмерном сгибании позвоночника или о переломах поперечных и остистых отростков. О компрессионном переломе говорит постоянная боль в позиции стоя или сидя, которая практически полностью исчезает, если человек ложиться. Кроме боли может возникать потеря чувствительности и слабость в промежности и в нижних конечностях.
- Опухоли позвоночника как доброкачественные (остеобластома, остеоидная остеома, гемангиома и др. ), так и злокачественные (миелома, остеосаркома, проникновение метастазов в позвоночник ) приводят к возникновению болей, которые могут иметь различную интенсивность. Боли довольно часто иррадиируют в нижние конечности, а иногда и в верхние. Характерной особенностью таких болей является отсутствие терапевтического эффекта от использования обезболивающих медикаментов. Также возникает слабость и онемение в нижних конечностях (в некоторых случаях - паралич ), нарушение акта мочеиспускания и дефекации, нарушение осанки.
Диагностика причин болей в пояснице
 В зависимости от причины, вызвавшей боль в пояснице, может понадобиться консультация таких врачей как терапевт, нефролог, хирург, дерматолог, ортопед, травматолог, невролог или инфекционист.
В зависимости от причины, вызвавшей боль в пояснице, может понадобиться консультация таких врачей как терапевт, нефролог, хирург, дерматолог, ортопед, травматолог, невролог или инфекционист.Для диагностики таких видов пиодермии (поражение кожи, вызванное проникновением гноеродных бактерий ) как фурункул, карбункул или эктима необходима консультация хирурга или дерматолога. Точный диагноз ставится исходя из клинической картины патологии, а также на основе визуального осмотра пораженного участка кожного покрова. Чтобы определить тип возбудителя (стафилококк и/или стрептококк ) прибегают к проведению бактериального посева, а также делают антибиотикограмму (определяют чувствительность возбудителя к разным антибиотикам ).
Диагностику миозита проводит врач-невролог. Учитываются характерные жалобы, клиническая картина заболевания, а также данные электромиографии (метод регистрации электрических потенциалов, исходящих от мышц ). Иногда прибегают к ультразвуковому исследованию (УЗИ ) для исследования мышечной ткани для оценивания их структуры и степени повреждения. В общем анализе крови чаще всего обнаруживают повышение скорости оседания эритроцитов , повышение числа белых кровяных клеток, повышение С-реактивного белка (один из белков острой фазы воспаления ).
Анкилозирующий спондилит (болезнь Бехтерева ) диагностирует врач-ревматолог. Для того чтобы подтвердить диагноз учитываются специфические симптомы такие как боль и скованность в позвоночнике, которые усиливаются в состоянии покоя, а также боль в грудной клетке. Также необходимо провести магнитно-резонансную томографию позвоночника или рентгенографию. Стоит отметить, что магнитно-резонансная томография является более чувствительным методом и позволяет обнаружить патологические изменения в самом начале заболевания. Кроме того, обязательно проводят общий анализ крови, в котором чаще всего обнаруживается повышение СОЭ (скорость оседания эритроцитов ).
Диагностика забрюшинной флегмоны должна проводиться терапевтом или хирургом. Вялотекущие флегмоны диагностировать крайне тяжело, так как симптоматика крайне не выразительна (особенно при уже назначенном лечении по поводу другого заболевания ). Острые флегмоны диагностируются путем прощупывания болезненного объемного формирования (инфильтрата ). В общем анализе крови отмечаются характерные для воспалительного процесса повышение количества белых кровяных телец (лейкоцитов ), сдвиг лейкоцитарной формулы влево (увеличение количества молодых форм нейтрофилов ) и повышение скорости оседания эритроцитов.
Болезнь Шейермана-Мау должна диагностироваться в подростковом возрасте врачом-ортопедом. Одним из ведущих клинических проявлений заболевания является увеличение выраженности грудного кифоза (физиологическое искривление грудного отдела позвоночника ), который не устраняется даже при максимальном разгибании позвоночника. При прогрессировании заболевания на рентгеновских снимках выявляют клиновидную деформацию тел позвоночника грудного и поясничного отдела. При магнитно-резонансной томографии и косвенно на рентгеновских снимках можно выявить дистрофические изменения в межпозвоночных дисках. Стоит отметить, что на начальных этапах данного заболевания клиническая картина крайне неспецифична и диагностировать болезнь Шейермана-Мау очень проблематично.
Диагноз бруцеллез позвоночника должен ставить врач-инфекционист. Важными данными для подтверждения такого диагноза является подтверждение наличия контакта с животными (крупный рогатый скот, мелкий рогатый скот или свиньи ) или употребление в пищу недостаточно термически обработанных продуктов животноводства. Также учитывается клиническая картина заболевания. Подтверждение диагноза проводится путем постановки специфических лабораторных анализов, которые обнаруживают возбудителя в крови (полимеразная цепная реакция, посев крови, реакция Райта ).
Для того чтобы выявить туберкулезное поражение позвоночника выполняют рентгенографию или компьютерную томографию (снимок делается в двух проекциях ). На снимках обнаруживаются очаги разрушения позвонков, секвестры (участки полностью разрушенной костной ткани ), а также, в некоторых случаях, тени, которые говорят о натечных локальных скоплениях гноя. Для того чтобы подтвердить диагноз, необходимо сделать бактериальный посев участков пораженной костной ткани или содержимого абсцесса. В анализе крови обнаруживаются признаки воспалительного процесса – повышение скорости оседания эритроцитов, повышенная концентрация С-реактивного белка, увеличение количества белых кровяных телец. Также ставят туберкулиновую пробу, которая в большинстве случаев будет положительной. Диагноз подтверждается ортопедом.
Подтвердить диагноз остеохондроз поясничного отдела может невролог. Диагноз ставится на основе типичных клинических признаков заболевания (боль по ходу пораженного нерва, односторонняя атрофия мышц, а также нарушение чувствительности сдавленного нерва ). Подтверждение диагноза осуществляется при помощи рентгенографии или магнитно-резонансной томографии («золотой стандарт диагностики» ) поясничного отдела. На снимках можно увидеть дистрофические изменения в межпозвоночных дисках, а также место и степень сдавливания спинномозгового корешка.
Сколиоз должен диагностироваться ортопедом. Чаще всего данная патология выявляется еще в детском возрасте. Чтобы определить степень или выраженность сколиозного искривления используют сколиозометр или выявляют углы искривления на рентгенограмме позвоночника. Именно рентгенологический метод позволяет выявить сколиоз на самых ранних этапах заболевания.
Диагностика остеомиелита позвоночника осуществляется врачом-ортопедом, терапевтом или хирургом. При диагностике учитывается клиническая картина заболевания, а также рентгенография или томография. Стоит отметить, что «золотым стандартом» является томография (компьютерная или магнитно-резонансная ), которая позволяет выявлять объем и степень повреждений костной ткани позвоночника. При наличии свищей проводят фистулографию (заполнение канала свища контрастным веществом с последующей рентгенографией ).
Острый аппендицит диагностирует хирург, терапевт или врач скорой помощи. При атипичном положении аппендикса (если он расположен позади слепой кишки, а не снизу от нее ) клиническая картина несколько отличается от классической. Для подтверждения ретроцекального аппендицита на правый треугольник Пти надавливают пальцем, а затем резко убирают его вследствие чего боль, резко усиливается (симптом Габая ). Также характерна болезненность при надавливании пальцем на правый треугольник Пти (симптом Яуре-Розанова ).
Диагностика кишечной непроходимости проводится хирургом. Диагноз подтверждается путем выявления различных характерных симптомов кишечной непроходимости (выслушивание «шума плеска» над петлями кишечника и др. ). На рентгене выявляют горизонтальные уровни жидкости, а над ними пузыри газа (симптом Клойбера ) и поперечную исчерченность кишечника (симптом керкринговых складок ). Ультразвуковое исследование обнаруживает расширенную область кишечника, утолщение стенки кишечника при механической кишечной непроходимости (закупорка кишечника на каком-либо уровне ) или чрезмерное скопление газов и жидкости – при динамической кишечной непроходимости (нарушение двигательной функции кишечника ).
У женщин боль в спине может возникать в следующих ситуациях:
- Аднексит (сальпингоофорит ) представляет собой патологию, при которой происходит воспаление придатков матки (яичники и маточные трубы ). При остром аднексите появляется сильная боль в пояснице и внизу живота. Кроме того, повышается температура тела (38 – 38,5ºС ), появляется озноб, повышается потливость. Довольно часто возникают мышечные боли, а также головные боли. Хроническое течение аднексита проявляется тупой и нощей болью в нижней части живота, в паху, а иногда и во влагалище. Также боль иррадиирует (распространяется ) в поясницу и в таз.
- Беременность. При беременности происходит перераспределение нагрузки на позвоночник. В итоге нагрузка на поясничный отдел позвоночника и мышечно-связочный аппарат в несколько раз возрастает, что приводит к возникновению болей разной интенсивности. Необходимо упомянуть тот факт, что чаще всего боль в пояснице во время беременности возникает у беременных со слабыми мышцами спины и пресса, а также у тех женщин, кто имеет лишний вес или страдает от ожирения .
- Предменструальный синдром в довольно редких случаях становится причиной возникновения болей в поясничной области. Некоторые ученые объясняют данное явление тем, что при изменении гормонального фона происходит увеличение мышечного тонуса, приводящее к перенапряжению мышц спины и в частности мышц поясницы.
Каковы причины тянущей боли в пояснице?
Тянущие боли в пояснице чаще всего свидетельствуют о спазме мышц. Стойкое напряжение мышечной ткани (спазм ) может возникать из-за сильного физического перенапряжения, при длительном пребывании в неудобной позиции или при некоторых заболеваниях.Выделяют следующие причины возникновения тянущих болей в пояснице:
- Растяжение связок и мышц является одной из самых частых причин тянущих болевых ощущений в пояснице, особенно у спортсменов и людей, ведущих активный образ жизни. В зависимости от степени повреждения боль может быть как острой, так и тянущей. Также возникает отек тканей и скованность движений. В некоторых случаях при ушибе мышц может возникать гематома (локальное скопление крови ), которая способна сдавливать окружающие ткани и усиливать боль.
- Длительное нахождение в неудобной позе довольно часто приводит к боли в пояснице. Чаще всего боли возникают из-за долгого сидячего положения, так как именно в позиции сидя позвоночный столб и мышцы испытывают максимальную нагрузку. Иногда боль возникает и утром после пробуждения. Это говорит о том, что человек спал на неудобной кровати и/или в неудобной позе, что привело к спазму мышц поясницы.
- Воспаление мышц поясницы возникает при ушибе напряженных мышц или при их переохлаждении. Боль обычно ноющая, тянущая и усиливается при движении. Если вовремя не лечить миозит (воспаление мышц ), то тогда происходит частичная или полная утрата функциональности мышечных тканей.

Почему болит поясница при беременности?
 Во время беременности центр тяжести тела несколько смещается, что приводит к увеличению нагрузки на позвоночный столб. Поясничный отдел при этом выгибается, а мышцы и связки поясницы находятся в постоянном напряжении. Постепенно данное напряжение приводит к возникновению болевых ощущений. Боль в пояснице может появляться на разных сроках беременности. Чаще всего боль возникает на пятом месяце беременности, а наиболее интенсивная боль – в конце беременности (8 – 9 месяц
). Дело в том, что именно в конце беременности ребенок начинает давить на поясницу, тем самым, усиливая боль.
Во время беременности центр тяжести тела несколько смещается, что приводит к увеличению нагрузки на позвоночный столб. Поясничный отдел при этом выгибается, а мышцы и связки поясницы находятся в постоянном напряжении. Постепенно данное напряжение приводит к возникновению болевых ощущений. Боль в пояснице может появляться на разных сроках беременности. Чаще всего боль возникает на пятом месяце беременности, а наиболее интенсивная боль – в конце беременности (8 – 9 месяц
). Дело в том, что именно в конце беременности ребенок начинает давить на поясницу, тем самым, усиливая боль.Боль также может отражаться в ягодицу, бедро, голень и стопу (наблюдается при сдавливании седалищного нерва ). Характер болей может быть разным, но чаще всего их описывают как стреляющие, жгучие или колющие. Нередко возникает чувство жжения и покалывания в ноге.
Стоит отметить, что чаще всего боль в пояснице возникает у беременных с лишним весом или ожирением, а также у тех женщин, у которых плохо развиты мышцы спины и пресса. Также в группу риска входят женщины, у которых до беременности был диагностирован остеохондроз позвоночника (дистрофические изменения межпозвоночных дисков ) или сколиоз (искривление позвоночника ). В этом случае боль в пояснице может продолжать беспокоить и после родов .
Почему болит поясница слева?
 Боли в пояснице слева могут возникать на фоне различных патологий позвоночника, при повреждении мышечно-связочного аппарата, а также при некоторых заболеваниях органов брюшной полости и забрюшинного пространства.
Боли в пояснице слева могут возникать на фоне различных патологий позвоночника, при повреждении мышечно-связочного аппарата, а также при некоторых заболеваниях органов брюшной полости и забрюшинного пространства.Ниже представлены самые частые причины левосторонних болей в пояснице:
- Язва желудка и двенадцатиперстной кишки обычно проявляется болями в верхней части живота, которые могут отдавать в грудной и поясничный сегмент позвоночника, а также в левую часть поясницы. Характерно появление «голодных» болей (купируются после приема пищи ) и ночных болей. Также при язвенной болезни возникает изжога, тошнота, а порой и рвота.
- Левосторонняя почечная колика чаще всего возникает из-за окклюзии (закупорка ) мочеточника камнем. При этом возникает резкая и сильная боль, которая отдает в пах, в левый бок, а иногда и в бедро. После приступа боль несколько стихает и становится тянущей.
- Остеохондроз представляет собой патологию, при которой поражается хрящевая ткань межпозвоночных дисков. В итоге периферическая часть межпозвоночного диска разрушается, а центральная часть, выпячиваясь, сдавливает нервные корешки спинного мозга. Если происходит защемление левого спинномозгового корешка, то это приводит к слабости мышц, расположенных слева от позвоночного столба. Также боль может отражаться в ягодицу и нижнюю конечность (ишиас ).
- Растяжение мышц и связок поясницы слева довольно часто возникает при выполнении тяжелой физической работы в сочетании с наклоном туловища. Такой тип повреждения нередко возникает у нетренированных людей или у спортсменов при чрезмерной нагрузке. При растяжении мышечно-связочного аппарата возникает боль различной интенсивности. Также характерно появление отека тканей и ограничение движения в позвоночнике.
Почему болит и тянет поясницу после массажа?
 Небольшая боль в мышцах может появляться после первых сеансов массажа. Связанно это с тем, что у нетренированных людей в мышцах во время массажа вырабатывается молочная кислота. Именно молочная кислота и вызывает болезненные ощущения в мышцах. В течение последующих сеансов боль постепенно полностью стихает. Однако, в некоторых случаях, боль может говорить о неправильной технике проведения массажа, проведении массажа во время обострения болевого синдрома, связанного с заболеванием позвоночного столба или о наличии противопоказаний к массажу.
Небольшая боль в мышцах может появляться после первых сеансов массажа. Связанно это с тем, что у нетренированных людей в мышцах во время массажа вырабатывается молочная кислота. Именно молочная кислота и вызывает болезненные ощущения в мышцах. В течение последующих сеансов боль постепенно полностью стихает. Однако, в некоторых случаях, боль может говорить о неправильной технике проведения массажа, проведении массажа во время обострения болевого синдрома, связанного с заболеванием позвоночного столба или о наличии противопоказаний к массажу.Если боль в пояснице сохраняется в течение трех и более дней, а также если боль локализуется в позвоночнике, то это повод прекратить массаж, так как он может только усугубить боль. Следует также незамедлительно проконсультироваться с врачом для выявления причины данных болей. Стоит отметить, что у массажа спины имеются некоторые противопоказания.
Среди противопоказаний к проведению массажа стоит отметить следующие:
- опухоли;
- болезни кроветворной системы;
- аллергические заболевания с кожной сыпью ;
- высокая температура тела;
- атеросклероз сосудов головного мозга (закупорка сосудов атеросклеротическими бляшками );
- гипертонические и гипотонические кризы (выраженное повышение или понижение артериального давления );
- некоторые психические заболевания;
- гнойно-воспалительные заболевания;
- ишемия миокарда (снижение притока артериальной крови к сердечной мышце ).
Фасция - «секретная» ткань нашего организма
Фасция - соединительная ткань, покрывающая все органы, нервы, сосуды, мышцы, то есть абсолютно всё. Фасция имеет трёхмерное строение и насквозь пронизывает весь наш организм снизу доверху.
Ещё совсем недавно фасции уделяли очень мало внимания. Фасцию часто считали малоценной тканью - беловатым "упаковочным материалом", который анатомы старались удалять из анатомических атласов и отказывались изучать.
Но оказывается фасция играет огромную роль в нашем организме. Она не только механически соединяет все части организма в единое целое. Она информационно связывает воедино все структуры организма.
Начало изучению фасции было положено основателем остеопатии Эндрю Тейлором Стиллом (1828–1917) и продолжено Идой Рольф - основателем массажа глубоких тканей (1896–1979). В то время их исследования считались нетрадиционными, но как оказалось, они шли далеко впереди своего времени.
В 2007 году в Бостоне состоялся Первый Международный Конгресс по изучению фасции. Организован он был Гарвардской Медицинской школой. С тех пор было проведено еще три Конгресса (в 2009, 2012 и 2015 годах).
В последние годы растет число конференций, научных исследований, статей и книг посвященных этой соединительной ткани. Стало понятно, какую важную роль играет фасция в организме человека.
Фасциальная теория объясняет механизм развития многих заболеваний, причина которых ещё недавно считалась неизвестной. Сегодня уже не вызывает сомнений, что от здоровья фасции зависит здоровье всех органов, тканей и всего организма в целом.
Фасция выполняет в нашем организме множество функций. Основные среди них следующие:
- Обеспечение и поддержание формы и положения;
- Обеспечение движения мышц, органов и тканей;
- Участие в процессе питания мышц, органов и тканей;
- Осуществление механической и биологической защиты;
- Информационная функция и связь организма в единое целое;
- Непосредственное участие в движении.
Но для нас особый интерес представляет тот факт, что в фасции содержится подавляющее большинство болевых рецепторов (ноцицепторов). Поэтому боль в поясничной обасти мы воспринимаем с помощью фасции. И любые фасциальные дисфункции будут вызывать боль.
Поэтому лечение любой боли в поясничной области надо начинать с восстановления нормального строения и функционирования фасции. И такие методики есть. Многие из них можно применять самостоятельно.
Разработаны эти методики за последние 10 лет врачами Западной Европы и США. В этих странах они очень широко применяются, но у нас ещё практически не известны. Пришло время исправить эту несправедливость.
Питание